直腸癌的三維放療及調強放療靶區勾畫
直腸癌是中國常見和高發疾病,好發于 40 歲以上人群。大部分直腸癌是散發病例,也可能源于某些遺傳病,但僅約占 5%的病因。在西方國家是常見腫瘤,在中國發病率也逐年升高,其發病率和死亡率均排在前十位。散發性直腸癌的具體病因不明,主要與遺傳因素、環境因素和生活方式有密切關系。
直腸癌的癥狀在早期通常不明顯且無特異性,隨著腫瘤進展常見的局部癥狀包括:大便習慣改變,如排便次數增多、便秘,以及大便性狀的改變,如大便不成形、稀便,大便困難或大便帶血,肛門疼痛或肛門下墜等癥狀。
直腸癌診斷
依據病史和臨床表現,通過體格檢查,腸鏡,腹盆腔(平掃和增強)MRI 和 CT,胸部 CT,或者腹部超聲等影像學檢查明確局部病灶侵犯范圍、淋巴結轉移狀態以及有無遠地轉移,準確獲得腫瘤的 TNM 分期證據。
a) 體格檢查:重點為直腸指診,直腸指診簡單易行,是早期發現直腸癌的關鍵檢查手段,一般可以發現距肛門 7~8 cm 之內的直腸腫物。如果腫瘤位于直腸前壁,男性患者應明確腫瘤與前列腺的關系;女性患者應進行陰道雙合診,查明腫瘤是否侵犯陰道后壁。指診應注意指套有無染血。
b) 影像學診斷:直腸 MRI 可以清楚地顯示盆內軟組織和臟器的毗鄰關系,對直腸系膜筋膜受累、是否有外侵或盆腔淋巴結轉移有更明確的判斷。直腸腔內超聲可區別累及黏膜和黏膜下層的局部腫瘤與浸潤至固有肌層或者浸透肌層進入直腸周圍脂肪的腫瘤。直腸腔內超聲也可以幫助判斷直腸周圍淋巴結有無轉移。CT 有助于對遠處轉移病灶進行識別并判斷腫瘤相關并發癥(例如,穿孔、瘺管形成)。肝臟 MRI 通常僅用于 CT 掃描有可疑發現但不確定的患者,特別是需要更好地明確肝臟疾病負荷以決定是否需要肝臟切除手術時。
c) 病理學診斷:可通過腸鏡獲取病理組織。目前用于臨床決策的因素包括:DNA 錯配修復(MMR)蛋白的狀態以及 BRAF 突變和 RAS 突變等。
除與原發腫瘤相關的影像學、病理學、分子預后指標外,還需要對患者年齡、一般情況、合并癥、營養狀況、血生化、血常規、腫瘤標記物等進行相應檢查和評估,為治療方案選擇和預后判斷提供依據。
直腸癌分期
直腸癌分期采用第 8 版 AJCC 分期。
a) 直腸癌原發腫瘤(T):
Tx 原發腫瘤無法評價;
T0 沒有原發腫瘤存在的證據;
Tis 原位癌,黏膜內癌(包括局限于固有層而沒有侵透黏膜肌層者);
T1 腫瘤侵犯黏膜下層(侵透黏膜肌層但未進入固有肌層);
T2 腫瘤侵犯固有肌層;
T3 腫瘤侵透固有肌層到達結直腸旁組織;
T4 腫瘤穿透臟腹膜或直接侵犯鄰近器官或組織;
T4a 腫瘤穿透臟腹膜(包括腫瘤腸穿孔和持續腫瘤浸潤通過炎癥區域到達臟腹膜表面);
T4b 腫瘤直接侵犯或粘連于鄰近器官或結構。
b) 區域淋巴結(N)、臨床 N(cN):
Nx 區域淋巴結無法評價;
N0 無區域淋巴結轉移;
N1 1~3 個區域淋巴結轉移(淋巴結內的腫瘤≥0.2 mm)或任何數量的腫瘤種植且所有的淋巴結都是陰性;
N1a 1 個區域淋巴結轉移;
N1b 2~3 個區域淋巴結轉移;
N1c 無區域淋巴結轉移,但有腫瘤種植。漿膜下、腸系膜、無腹膜覆蓋結腸/直腸周圍組織內有腫瘤種植(tumor deposit, TD),無區域淋巴結轉移;
N2 4 個及以上的區域淋巴結轉移;
N2a 4~6 個區域淋巴結轉移;
N2b 7 個及以上的區域淋巴結轉移。
c) 遠處轉移(M)
M0 無遠處轉移;
M1 有遠處轉移;
M1a 轉移至單個部位或器官,無腹膜轉移;
M1b 轉移至兩個或以上部位或器官,無腹膜轉移;
M1c 腹膜轉移或腹膜轉移伴其他部位或器官轉移。
d) 臨床預后分期
0 期 TisN0M0;
I 期 T1-2 N0 M0;
II 期 T3-4 N0 M0;
IIA 期 T3N0M0;
IIB 期 T4aN0M0;
IIC 期 T4bN0M0;
III 期 T 任何 N1-2M0;
IIIA 期 T1-2N1M0、T1N2aM0;
IIIB 期 T3-4aN1M0、T2-3N2aM0、T1-2N2bM0;
IIIC 期 T4aN2aM0、T3-4aN2bM0、T4bN1-2M0;
IVA 期 T 任何 N 任何 M1a;
IVB 期 T 任何 N 任何 M1b;
IVC 期 T 任何 N 任何 M1c。
直腸癌治療原則
對于早期直腸癌患者(T1-2N0M0),根治性手術是標準治療。但接受局部切除者,進一步的治療取決于術后病理結果:合并有良好預后因素(高中分化、無淋巴血管浸潤或無神經周圍浸潤、無黏蛋白產生、切緣陰性)的 pT1 期浸潤性腫瘤,局部治療后內鏡監測是足夠的;對于有預后不良因素的 pT1 期病變,甚至是 pT2 期病變,根治性手術是標準方法。
新輔助放療的適應證主要針對Ⅱ/Ⅲ期中低位直腸癌:長程同步放化療結束推薦間隔 5~12 周接受根治性手術;短程放療聯合即刻根治性手術(放療完成后 1 周內手術)推薦用于可手術切除的 T3期直腸癌。而短程放療/同步放化療聯合新輔助化療模式,則推薦用于含有高危復發因素的Ⅱ/Ⅲ期直腸癌。輔助放療主要推薦用于未行新輔助放療,術后病理分期為Ⅱ/Ⅲ期、高危復發的直腸癌患者。
具有同時性轉移疾病的患者,治療必須個體化,需確認轉移灶是否潛在可切除以及原發腫瘤是否有癥狀。目前關于最佳治療方法尚未達成共識,但全身化療是 IV 期患者的基礎治療,可使生存期出現明顯的改善。
低位直腸癌有強烈保肛意愿的患者,可建議先放化療,如果腫瘤對放化療敏感,達到臨床完全緩解,可考慮等待觀察的治療策略。對于直腸病灶局部復發且切除困難,在之前未接受放療的前提下,可考慮局部放療使之轉化為可切除病灶再行手術切除。
放療適應證
參考 NCCN 直腸癌臨床實踐指南 V1.2021(1 級證據),放療適應證如下:
a) 臨床診斷 II/III 期直腸癌,擬行術前放(化)療;
b) 病理診斷 II/III 期直腸癌,擬行術后放(化)療(術前未接受放化療者);
c) 有遠地轉移(M1)直腸癌,但是有盆腔放療適應證;
d) 本規范不包括原發于肛管的腺癌或鱗癌;
e) 本規范不包括直腸癌術后盆腔復發的直腸癌。
三維放療及調強放療靶區
靶區定義
參考 RTOG 勾畫指南,靶區定義如下:
a) GTV:包含腸鏡和直腸 MRI/盆腔 CT 顯示的直腸腫瘤、直腸壁外血管受侵;
b) GTVnd:包含直腸 MRI/盆腔 CT 顯示的直腸系膜區、骶前區、髂內、閉孔轉移淋巴結和癌結節(2A 級證據);
c) CTVp:特指原發灶的 CTV,包括原發灶頭腳方向外擴 2 cm 的范圍(2A 級證據);
對 T4b 侵犯前列腺/精囊腺者,CTVp 亦要包括受侵前列腺/精囊腺外擴 1~2 cm 范圍(2A 級證據)。
對 T4b 侵犯子宮/陰道/膀胱者,CTVp 要包括受侵子宮/陰道/膀胱并外擴 1~2 cm 范圍,同時要考慮上述器官動度和形變,給予適當外擴形成內照射靶區(2A 級證據)。
對 T4b 合并直腸膀胱瘺/直腸陰道瘺者以及穿透肛門外括約肌侵犯到坐骨直腸窩者,CTVp要包括整個膀胱/陰道/同側坐骨直腸窩(2B 級證據)。
d) CTV:特指高危淋巴結引流區及高危復發區。CTV 的亞分區:
1) 盆腔骶前區(pelvic presacral region, PS):骶骨前方區域。
2) 直腸系膜區(mesentery area, M):由全部直腸系膜區以及直腸系膜筋膜組成。
3) 髂內淋巴引流區(lateral cervical lymph node area, LLN P)。
4) 閉孔淋巴引流區(obturator lymph nodes area, LLN A)。
5) 髂外淋巴引流區(extrasacral lymphatic drainage area, EI)。
6) 腹股溝淋巴引流區(inguinal lymph nodes area, IN)。
7) 坐骨直腸窩(ischiorectal fossa, IRF)。
8) 肛門括約肌復合體(anal sphincter complex, SC)。
考慮放療期間膀胱充盈程度的差異,建議 CTV 在膀胱方向外放 1~1.5 cm。
e) PTV:CTVp 和 CTV 左右、腹背方向外擴 0.7~1.0 cm,頭腳方向外擴 1 cm,不包括皮膚,建議三維外擴。
GTV 及 GTVnd 勾畫定義
a) GTV(紅色)通過對比定位 MR 圖像,在 CT 定位圖像完成 GTV 的勾畫(圖 1)。
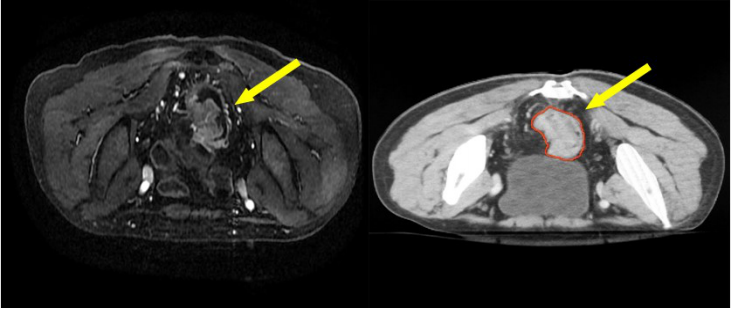
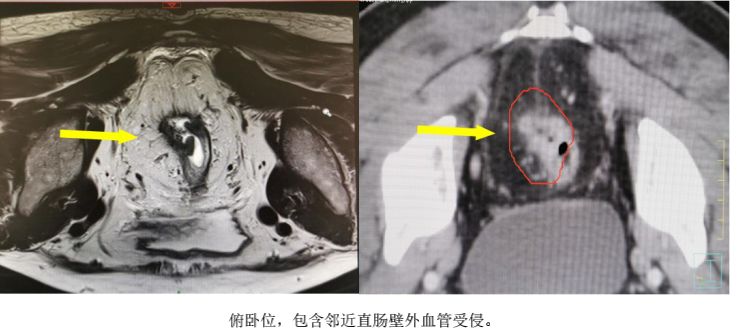
圖 1 直腸癌 GTV 勾畫示例
b) GTVnd(粉色) :轉移淋巴結在診斷磁共振或定位磁共振圖像顯示清楚,可參考并輔助在 CT 定位圖像完成 GTVnd 的勾畫(圖 2-圖 4)。

圖 2 直腸癌俯臥位直腸系膜區淋巴結勾畫示例
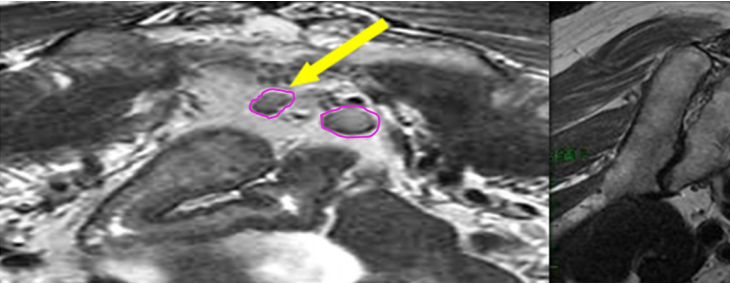
圖 3 直腸癌俯臥位骶前區淋巴結勾畫示例
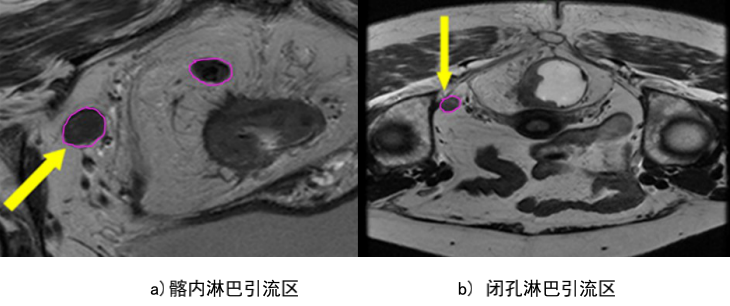
圖 4 直腸癌俯臥位淋巴引流區淋巴結勾畫示例
CTV 及 PTV 勾畫定義
CTV 的勾畫是根據患者情況,特別是腫瘤分期及位置進行個體化的處理,詳見下表 。
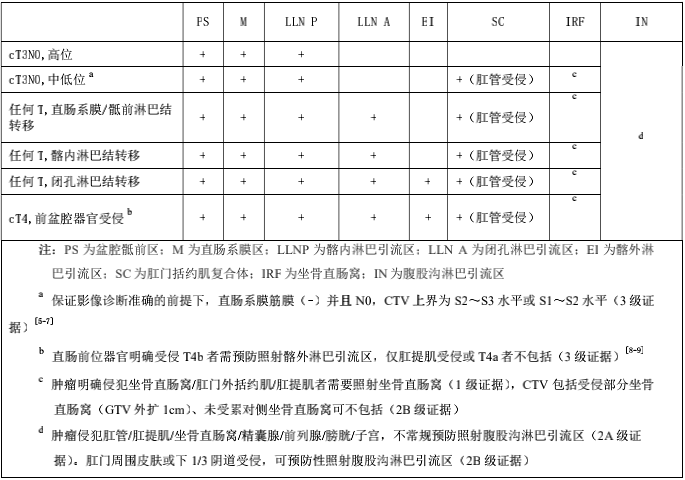
根據直腸癌 T/N 分期和位置 CTV 勾畫建議(2B 級證據)
CTV 上界主要涉及盆腔骶前區(PS)以及髂內淋巴引流區(LLN P)上界,PS 上界建議采用骶岬;LLN P 上界在不遺漏轉移淋巴結的前提下,建議選擇骶岬,以減少對腸道的照射。對于高位直腸癌術前放療,直腸系膜區(M)下界建議包括至腫瘤下緣下 3~5 cm 即可,不必要包全所有的直腸系膜(有淋巴結轉移情況除外);直腸中、下段癌做術前放療,常規包全直腸系膜區。臨床上對側方淋巴結(LLN P,LLN A)是否轉移,其診斷準確性不高;確認有側方淋巴結轉移情況應根據具體醫療中心的多學科診療意見進行處理。是否預防性照射腹股溝淋巴引流區(IN),專家意見不統一,通常的經驗是,對于腫瘤負荷大、區域淋巴結轉移多的患者,同時存在侵犯肛門周圍皮膚或下 1/3 陰道情況,推薦預防照射 IN;而對于 T 分期偏早的腫瘤,特別是同時存在 N0 情況,即使腫瘤侵犯肛門周圍皮膚或下 1/3 陰道,也可以考慮不預防照射 IN。對于坐骨直腸窩(IRF)未受累的情況,術前放療需謹慎照射 IRF,以減少手術并發癥;即使腫瘤侵犯 IRF,僅需要照射受侵部分,不需照射整個IRF。
CTV 及 CTVp 外擴至 PTV 的數據需根據各單位自己的經驗,或者參考 RTOG 的建議,三維在腹背方向外擴 0.7~1.0 cm、頭腳方向外擴 1 cm,不包括皮膚(2B 級證據)。
CTV 勾畫示范
a) 骶前區:分為腹部骶前區和盆腔骶前區
腹部骶前區-PS S (青色) (圖 5),邊界:
上界:腹主動脈分叉為左、右髂總動脈處或該區域內轉移淋巴結上方至少 0.5 cm;
下界:骶岬;
前界:腰椎前方 1 cm,髂總血管前 1.0 cm;
后界:腰椎前緣;
外界:髂總血管外側外 0.7~1.0 cm。
盆腔骶前區-PS (淡藍色) (圖 6),邊界:
上界:髂總動脈分叉為髂內、外動脈處/骶岬;
下界:肛提肌插入外括約肌處/直腸周圍系膜脂肪組織消失處,相當于尾骨尖水平;
前界:腰椎前方 1.0 cm/骶骨尾骨前方 1 cm/直腸系膜筋膜后緣;
后界:腰椎前緣/骶骨尾骨前緣;
外界:骶髂關節/髂肌內緣。

圖 5 直腸癌腹部骶前區 CTV 勾畫示例
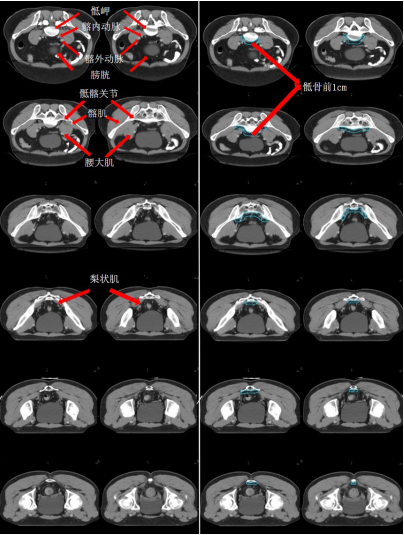
圖 6 直腸癌盆腔骶前區 CTV 勾畫示例
b) 直腸系膜區-M(深綠) (圖 7),邊界:
上界:腸系膜下動脈分叉為乙狀結腸動脈與直腸上動脈處/直乙交界;
下界:肛提肌插入外括約肌處/直腸周圍系膜脂肪組織消失處;
前界上:直腸上動脈前緣擴 0.7 cm;
前界中/下:直腸系膜筋膜,前方盆腔器官的后界;
后界:盆腔骶前區的前界;
外界上:側方、髂外淋巴結區的內側;
外界中:直腸系膜筋膜,側方淋巴結區的內側;
外界下:肛提肌內側緣。
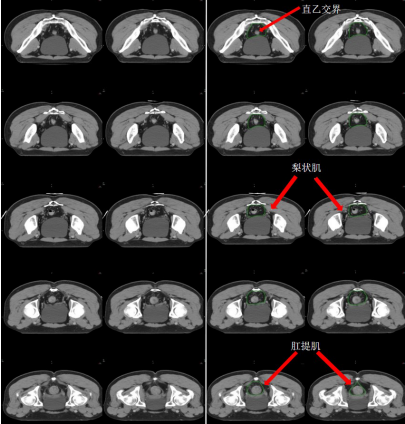
圖 7 直腸癌直腸系膜區 CTV 勾畫示例
c) 髂內淋巴引流區-LLN P(黃色) (圖 8)邊界:
上界:髂總動脈分叉為髂內、外動脈處;
下界:肛提肌插入外括約肌處/骨盆底;
前界上:血管外 0.7 cm;
前界中:輸尿管進入膀胱的虛擬冠狀平面,髂外血管上段的后方;
前界下:閉孔內肌后緣;
后界:骶髂關節外側緣;
內界上:血管周圍 0.7 cm(直腸系膜以上),不必避開正常解剖結構;
內界中/下:直腸系膜筋膜,盆腔器官;
外界上:髂腰肌,骨盆;
外界中/下:盆壁肌肉(梨狀肌和閉孔內肌)的內側緣。
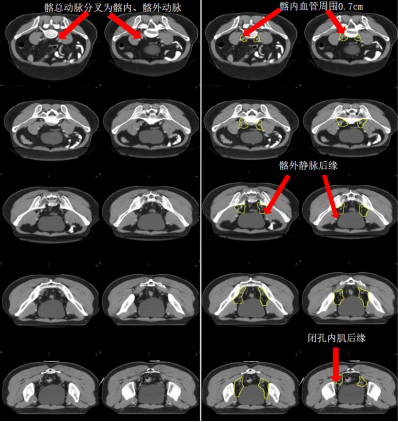
圖 8 直腸癌髂內淋巴引流區 CTV 勾畫示例
d) 閉孔淋巴引流區-LLN A(紫色) (圖 9)邊界:
上界:股骨頭頂;
下界:閉孔動脈離開骨盆層面;
前界中:髂外血管后壁;
前界下:當髂外血管離開骨盆或閉孔動脈前緣;
后界:閉孔內肌后緣或髂內淋巴結區前緣;
內界:直腸系膜筋膜,盆腔器官;
外界:閉孔內肌的內側緣。
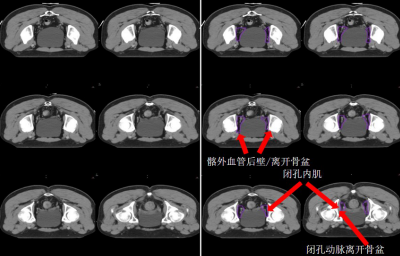
圖 9 直腸癌閉孔淋巴引流區 CTV 勾畫示例
e) 髂外淋巴引流區-EI(灰白色) (圖 10)邊界:
上界:髂總動脈分叉為髂內、外動脈處;
下界:旋髂深動脈與髂外動脈交叉處或者髖臼頂部與恥骨上支連接之處;
前界:血管前方 0.7 cm,髂腰肌前外側 1.5 cm;
后界:髂外靜脈后緣;
內界:血管內側 0.7 cm,避開盆腔器官;
外界:髂腰肌。
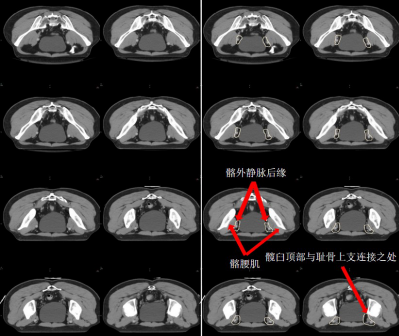
圖 10 直腸癌髂外淋巴引流區 CTV 勾畫示例
f) 腹股溝淋巴引流區-IN(黃褐色) (圖 11)邊界:
上界:旋髂深靜脈與髂外動脈交叉處或者髖臼頂部與恥骨上支連接之處;
下界:大隱靜脈匯入股靜脈處/坐骨結節下緣;
前界:腹股溝血管周圍向前至少 2 cm,包括所有可見的淋巴結;
后界:由髂腰肌、恥骨肌和長收肌圍成的股三角;
內界:腹股溝血管周圍至少 1~2 cm,包括所有可見的淋巴結;
外界:縫匠肌或髂腰肌內側緣。
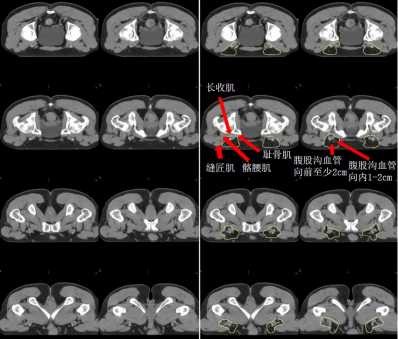
圖 11 直腸癌腹股溝淋巴引流區 CTV 勾畫示例
g) 坐骨直腸窩-IRF(天藍色) (圖 12)邊界:
上界:下陰部動脈離開盆腔處;
下界:肛門括約肌復合體下緣和坐骨結節的虛擬斜面;
前界:閉孔內肌和肛門外括約肌圍成;
后界:中/上:臀中肌;下:臀大肌內緣的虛擬連線;
內界:肛門外括約肌;
外界:上/中:閉孔內肌;下:坐骨結節、臀大肌。
h) 肛門括約肌復合體-SC(桔色) (圖 13)邊界:
上界:肛提肌插入肛門外括約肌處/直腸肛管交界處;
下界:放松位的肛門緣;
前界、后界、內界、外界:肛門外括約肌圍成。
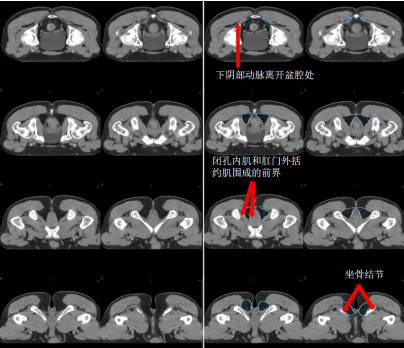
圖 12 直腸癌坐骨直腸窩 CTV 勾畫示例
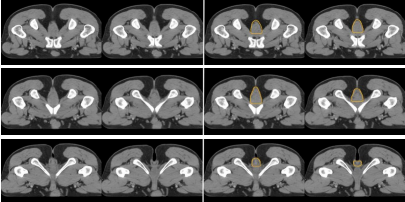
圖 13 直腸癌肛門括約肌復合體 CTV 勾畫示例
i) 高危復發區合集圖(CT 層厚 0.5 cm,俯臥位)(圖 14)。下表 示出高危復發區顏色。
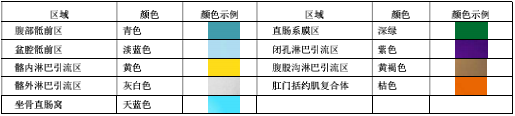
表 直腸癌高危復發區顏色
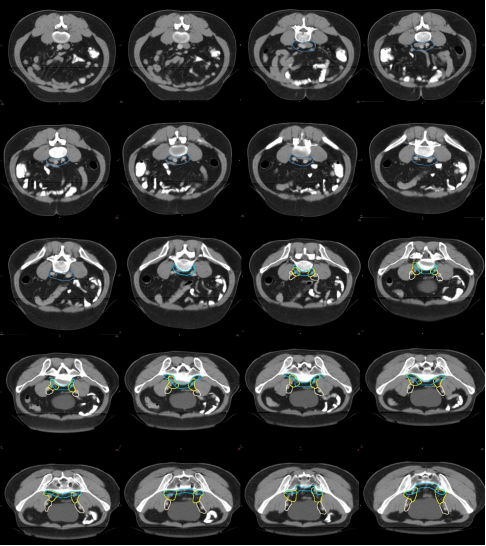
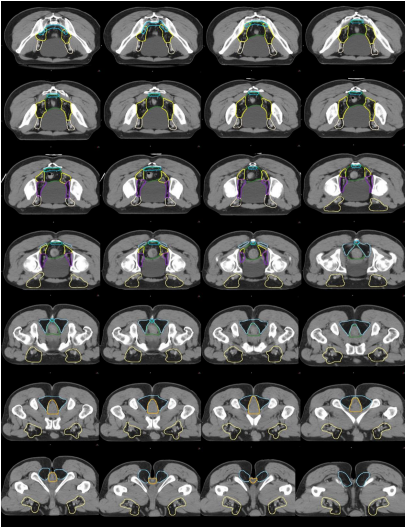
圖 14 直腸癌高危復發區合集圖
以上內容來源于:國家癌癥中心/國家質控中心

- 上一篇
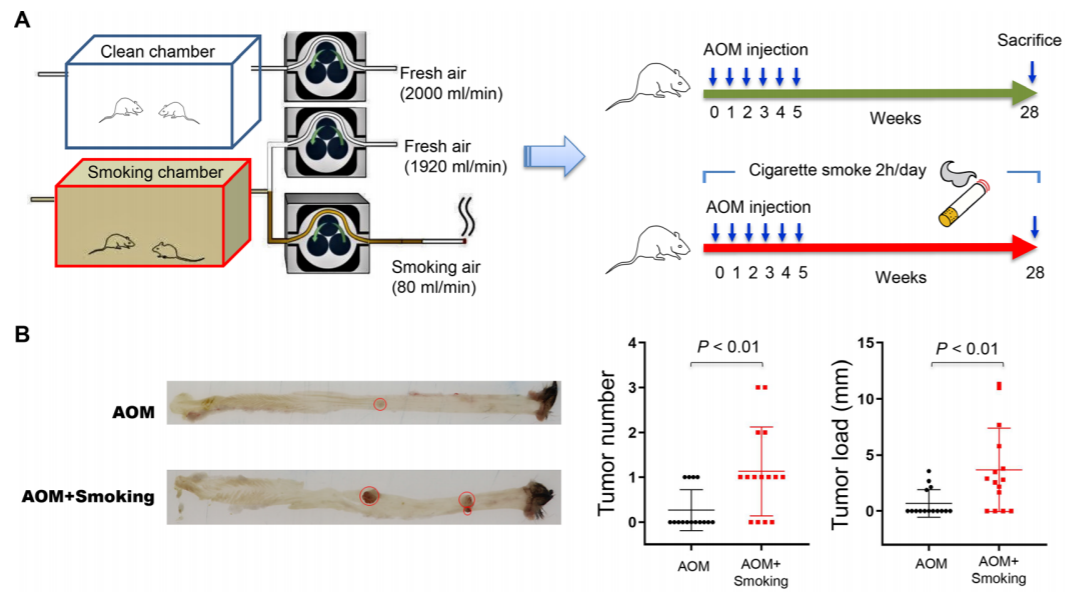
Gut:不要吸煙!香港中文大學于君團隊發現香煙煙霧可以促進結直腸癌
吸煙是結直腸癌 (CRC) 的主要危險因素。該研究旨在調查香煙煙霧是否通過改變腸道微生物群和相關代謝物來促進結直腸癌。 2022年4月6日,香港中文大學于君團隊在Gut(IF=32)在線發表題為“Cigarette smoke promotes colorectal cancer through modulation of gut microbi
- 下一篇
圖卡替尼加曲妥珠單抗對HER2+ 轉移性結直腸癌(mCRC)具有獲益
根據 2 期 MOUNTAINEER 試驗 (NCT04262466) 的其他分析,進一步支持早期使用 tucatinib (Tukysa) 聯合曲妥珠單抗 (Herceptin) 作為先前治療過的 HER2 陽性轉移性結直腸癌 (mCRC) 患者的最佳治療策略。 John H. Strickler,醫學博士。 在 2022 年 ESMO 大會上公布的試驗隊
