-

Advanced Science | 天津醫科大學郝繼輝等團隊合作發現CD73通過非核苷酸酶依賴性機制促進胰腺癌的轉移
CD73是一種細胞表面結合的核苷酸酶,通過將5′-AMP水解為腺苷來促進細胞外腺苷的形成。研究表明,CD73在免疫逃逸、細胞增殖和腫瘤血管生成中起著重要作用,成為癌癥治療的潛在靶標。然而,CD73酶抑制劑的臨床應用效果不佳,表明其在腫瘤進展中的作用機制比預期更復雜,需進一步研究。
2022年12月23日,天津醫科大學郝繼輝、Chang Antao -

CDD:浙江大學白雪莉/梁廷波發現靶向泛素特異性蛋白酶8使胰腺癌的抗程序性死亡配體1免疫療法敏感
程序性死亡受體1(PD-1)及其配體程序性死亡配體1 (PD-L1)幫助腫瘤細胞逃避免疫監測,被認為是抗腫瘤免疫治療的重要靶點。PD-L1翻譯后修飾在免疫抑制方面具有潛在價值。
2022年12月20日,浙江大學白雪莉及梁廷波共同通訊在Cell Death & Differentiation(IF=12)在線發表題為“Targeting ubiqu -

EBioMedicine:覃文新/金浩杰團隊利用CRISPR全基因組篩選,找到肝癌新弱點
肝癌是一種多基因參與、多因素介導、病理機制復雜的惡性腫瘤。在過去十年中,隨著第二代基因組測序技術迅速發展,人們對肝癌的遺傳特征有了較全面的了解。大規模肝癌樣本測序結果表明,肝癌發生發展過程中存在大量基因突變,如 TERT 啟動子、Wnt/β-catenin信號通路基因(CTNNB1和AXIN1)和細胞周期調節相關因子(TP53、CDKN2A和RB1
-
NEJM:KRAS抑制劑sotorasib治療胰腺癌安全有效(CodeBreaK100研究)
胰腺癌被人們稱作“癌王”,因其超高的治療難度以及惡性程度而令人聞風喪膽。美國國家癌癥院的統計數據中,晚期胰腺癌患者的五年生存率,僅有2.9%,為常見癌癥中最低。
90%-93%的胰腺癌患者會出現KRAS突變。KRAS是一種小GTP酶,通常在上游受體酪氨酸激酶(如EGFR(表皮生長因子受體)和相關家族成員ERBB2(HER2)、ERBB -

European?Radiology:哪種影像學手段是預測肝移植后肝癌復發的最佳影像學方式?
現階段,肝移植(LT)是治療肝細胞癌(HCC)的重要選擇之一,既能切除癌癥、又能治愈潛在的肝病。對于因HCC負擔超過選擇標準或肝臟供體短缺而等待LT的患者來說,肝臟導向的局部治療(LRT)被廣泛接受用于降低分級以及LT的過渡。在接受LRT的肝臟受體中,復發HCC被認為是終末期表現,中位生存期約為1年。盡管HCC復發仍然是移植后生存的一個挑戰,但在移植后期間通
-
抓住“胰腺生機”!多項創新療法為晚期胰腺癌患者帶來生存希望
胰腺癌是消化系統常見的惡性腫瘤之一,因惡性程度極高,被稱為“癌癥之王”。根據此前《柳葉刀》發表的數據顯示,我國2012年-2015年確診的胰腺癌總體5年生存率僅為7.2%。但是,隨著近些年醫療技術的不斷提高,靶向療法、免疫療法的出現為胰腺癌的治療帶來了新的希望。
▲圖源:創客貼
胰腺癌的靶向治療
自2005年第一款胰腺癌靶向 -

eClinicalMed:SBRT聯合派姆單抗和曲美替尼治療術后局部復發的胰腺癌
關于增加放療劑量是否與胰腺癌的免疫治療和靶向治療具有協同作用,目前缺乏相關研究。本文進行了一項二次分析,以調查與吉西他濱相比,高放射劑量聯合派姆單抗和曲美替尼是否能提高術后局部復發性胰腺癌患者的生存率。這是一項在我國開展的開放標簽、隨機對照的2期臨床試驗,招募了攜帶KRAS突變和PD-L1免疫組化染色陽性術后局部復發的胰腺導管腺癌患者,隨機分成兩組,一組予以
-

European?Radiology:放射組學在胰腺癌術前分級中的應用
胰腺導管腺癌(PDAC)是最常見的胰腺惡性腫瘤,5年生存率約為7%。80-85%的胰腺癌患者在診斷時已無法切除。
眾所周知,PDAC預后的決定性因素是組織病理學亞型。分化良好的PDAC(1級)與術后長期生存有關。而分化不良是一個獨立的預后因素,會影響總的生存率。鑒于PDAC的預后不佳以及術后并發癥的高發生率,臨床上需要進一步的風險分層以制定更有效的治療策 -

Nature:張寧、朱繼業等團隊從單細胞精度定義肝癌五種免疫微環境亞型
2022年11月9日,北京大學第一醫院腫瘤轉化研究中心張寧團隊與北京大學生物醫學前沿創新中心(BIOPIC)張澤民團隊、北京大學人民醫院肝膽外科朱繼業團隊緊密合作,在Nature發表了題為“Liver tumor immune microenvironment subtypes and neutrophil heterogeneity&rdquo
-

Nature:張寧/張澤民/朱繼業合作揭示肝癌免疫微環境亞型和中性粒細胞異質性
北京時間2022年11月10日凌晨0時,北京大學第一醫院腫瘤轉化研究中心張寧團隊與北京大學生物醫學前沿創新中心(BIOPIC)張澤民團隊、北京大學人民醫院肝膽外科朱繼業團隊緊密合作,在Nature發表了題為“Liver tumor immune microenvironment subtypes and neutrophil heterogene
-
European?Radiology:比較CT容積法和肝動態CT對肝癌患者肝纖維化的預測能力
眾所周知,在有肝硬化的情況下進行肝臟切除常會發生嚴重的術后并發癥。肝臟活檢是評估肝臟纖維化(LF)的標準方法,但存在如取樣誤差、侵入性和并發癥等缺陷。
CT容積分析(CTV)和細胞外容積分數(ECV)是診斷LF的高度敏感和特異的工具。在CTV分析中,肝臟總體積(TLV)與體表面積(BSA)之比(TLV/BSA)、脾臟體積(SV)與BSA之比(SV/BSA)、 -

Cancer Cell:有氧運動可重編程免疫系統,增強抗腫瘤免疫力
胰腺癌(Pancreatic Cancer),是一種惡性程度很高,診斷和治療都很困難的消化道惡性腫瘤,其中胰腺導管腺癌(PDAC)占全部胰腺癌的95%以上。
近年來,胰腺癌發病率和死亡率明顯上升,胰腺癌早期的確診率不高,發現時往往已是晚期,此時癌細胞已經擴散,一些化療藥物雖然有效,但通常會產生耐藥性,癌癥免疫療法也難以發揮作用。胰腺癌的5年生存率不足7%,是 -

ASTRO 2022:SBRT聯合索拉非尼3期臨床結果公布,肝癌放療顯示更好療效(NRG/RTOG 1112研究)
第64屆美國放射腫瘤學會年會(ASTRO)年會于2022年10月23日至26日在美國圣安東尼奧舉辦。在24號舉行的全體會議上,多倫多瑪格麗特公主癌癥中心的醫學博士Laura A. Dawson報告了一項NRG腫瘤學臨床試驗NRG-RTOG 1112,III期NRG/RTOG 1112試驗由NRG Oncology設計并領導,由美國國立衛生研究院下屬的國家癌癥
-

European?Radiology:Gd-BOPTA增強肝膽造影在預測肝癌患者肝切除術后肝功能衰竭中的價值
肝切除術后肝衰竭(PHLF)是肝切除術的致命并發癥,也是圍手術期發病率和死亡率的主要原因,還可導致醫療費用增加、住院時間延長和長期生存率下降。盡管手術技術和器械有很多改進,但 PHLF 的發生率仍然在1.2%到32%之間。對于肝細胞癌(HCC)患者來說,大多數患有慢性肝病和肝功能受損,因此進一步增加了PHLF的風險。肝功能儲備良好的患者是手術切除的良好候選者
-

European?Radiology:這一MR征象,預示著IPMN合并浸潤性胰腺癌的可能
胰管內乳頭狀粘液瘤(IPMN)的特點是由于上皮細胞的乳頭狀增生導致主胰管或分支的擴張,并產生豐富的粘液。研究表明,IPMN是由上皮細胞的乳頭狀增生引起的胰腺導管腺癌(PDAC)發生的前兆。與IPMN相關的胰腺癌有兩種類型,一種是IPMN本身成為惡性(IPMN伴有浸潤性癌),另一種是在遠離IPMN的部位發生的胰腺癌(IPMN伴有浸潤性癌:IPMN-IC)。臨床
-
重磅級文章解讀:科學家們在肝癌研究領域取得的新成果!
有研究指出,肝癌在46個國家中是癌癥死亡的三大原因之一,且新發病例和相關死亡率預計未來將會急劇上升;到2040年,預計將有140萬人被診斷為肝癌,肝癌新病例數較2020年將增加55%;到2040年,將有130萬人死于肝癌,肝癌死亡率較2020年也會增加56.4%。
近年來,科學家們在人類肝癌研究領域進行了大量研究,也取得了大量重要的研究成果,本文中,小編 -

European?Radiology:肝癌的局部進展是否都與熱消融有關?
肝細胞癌(HCC)因其高復發率而備受關注,其治療效果及預后均較差。作為眾多HCC治療方法中的一種,熱消融已被一些指南作物重要的根治性治療手段推薦。由于其微創性、可重復性和成本效益,熱消融已被臨床實踐所接受。然而,許多研究表明,熱消融后的無復發生存率低于手術切除,且消融術后局部腫瘤進展(LTP)的發生率(15-20%)高于手術治療(5-10%)。
LTP是一種 -

European?Radiology:具有Kupffer期的CEUS在診斷肝癌方面的價值
全氟丁烷是用于增強超聲成像(CEUS)的第二代造影劑,是一種被Kupffer和網狀內皮細胞吸收的血管后造影劑。除了動態血管增強圖像外,它還能提供Kupffer相(KP)圖像。在KP過程中,肝臟病變中的Kupffer細胞明顯減少或缺失,會出現缺陷。這是與包括六氟化硫在內的純血池造影劑的一個重要區別,后者不通過血管內皮進入細胞周圍間隙,是純粹的血管內造影劑 。由
-

Lancet Oncol:COSMIC-312——肝癌免疫治療之謎
高度異質性的肝癌,對于化療不敏感,靶向治療時代的靶向治療藥物,也只有索拉非尼、侖伐替尼等幾款藥物獲批。免疫治療時代,靶免聯合方案深刻改變了肝癌的治療格局,但隨著LEAP002研究、COSMIC-312研究紛紛失利,重新讓人開始審視不同藥物組合的靶免方案在uHCC上的治療效果為何差異巨大。The Lancet Oncology(IF:59.10)期刊再次提到C
-

Nature Metabolism:廈門大學吳喬團隊揭示肝星狀細胞外泌己糖激酶HK1加速肝癌進程新機制
肝細胞癌(HCC)是最常見的肝惡性腫瘤,臨床上超過80%的肝癌是由肝臟纖維化或肝硬化發展而來,提示肝纖維化可直接促進肝癌的發生發展。肝纖維化的關鍵節點是肝星狀細胞(Hepatic stellate cells,HSCs)的激活。HSCs是肝臟特異性的間充質細胞,約占整個肝臟細胞總數的10%。健康肝臟中HSCs處于靜息狀態,細胞內富含維生素A脂滴;肝臟纖維化時
-

European?Radiology:可區分良、惡性胰腺病變的超聲預測模型
據統計,胰腺癌目前是癌癥相關死亡的第四大原因,在男性和女性中的發病率都在持續上升。胰腺實體病變(SPLs)是在有癥狀和無癥狀患者中發現的常見異常,其中胰腺癌占此類病變的比例最高,其發病率為31%至34%。影像學方法,包括經腹超聲(US)、計算機斷層掃描(CT)、磁共振成像(MRI)、內窺鏡超聲(EUS)和正電子發射斷層掃描(PET),均可用于胰腺癌的診斷 -

Lancet Regional Health:糖尿病發病越早,胰腺癌風險約高!
胰腺癌是全球和中國癌癥死亡的主要原因之一。胰腺癌俗稱“癌中之王”,其預后通常比大多數其他腫瘤更差,5年生存率低于5%。既往研究表明,早期診斷和治療可改善胰腺癌的整體預后。早期發現胰腺癌高危人群是診斷和治療的關鍵。
現已經確定了許多可改變的胰腺癌風險因素,包括吸煙、肥胖和飲酒,而年齡和家族性癌癥綜合征被認為是該疾病的不可改變的風險因素。 -
柳葉刀子刊:超40萬中國患者研究顯示,2型糖尿病與「癌王」發生風險確實相關!越年輕得,風險越大!
胰腺癌的預后通常比大多數其他腫瘤更差,5年生存率低于5%。診斷和治療的關鍵是盡早識別胰腺癌高危人群。胰腺癌已經確定了許多可改變的危險因素,包括吸煙,肥胖和飲酒,而年齡和家族性癌癥綜合征被認為是該疾病的不可改變的危險因素。糖尿病是亞太地區人群中胰腺癌的潛在可改變的危險因素。T2DM的全球流行率正在增長,據報道,T2DM在中國的患病率為12.8%,顯示過去30年
-
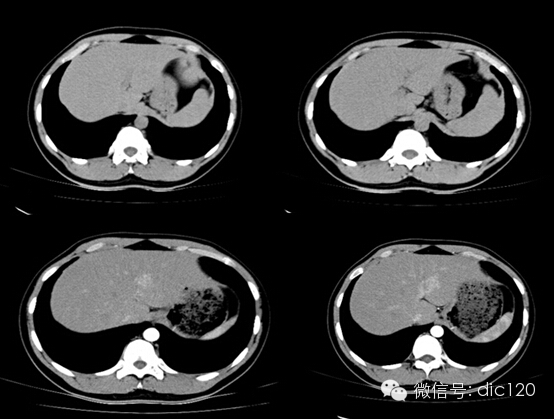
肝局灶性結節增生(FNH)
男,21Y,門診患者,病史不詳影像表現:CT平掃與正常肝組織呈等密度,密度均勻,動脈期病灶快速明顯均勻強化,中心見小片狀低密度影(瘢痕),門脈期及延遲期對比劑快速退出呈等密度,中央低密度影延遲強化。MRI腫塊T2WI為稍高信號,中央高信號。動態增強掃描動脈期均顯著增強,門脈期輕度增強,延遲期瘢痕強化。
隨訪外院手術病理:肝FNH。
鑒別診斷:1、肝血管瘤:增 -
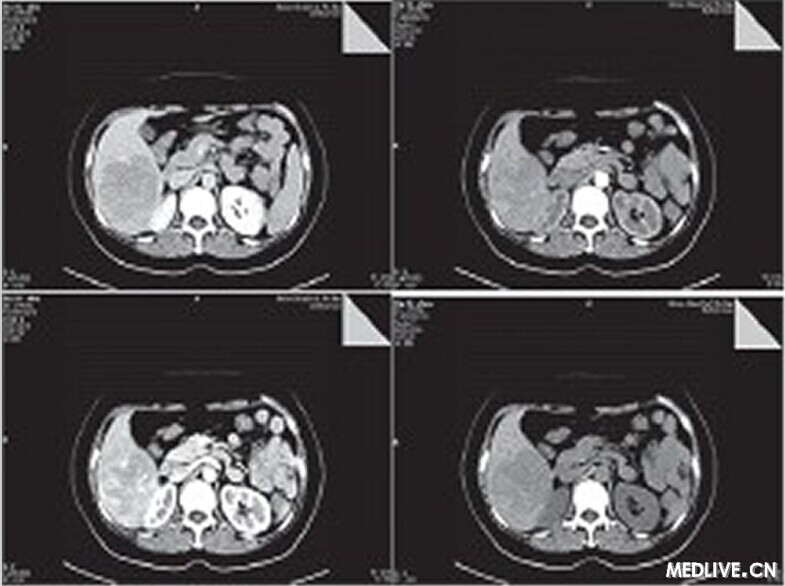
【PHILIPS每日一例】【誤診分析】肝臟血管平滑肌脂肪瘤誤診為肝癌一例
患者,女,50歲,農民。
因右上腹疼痛1月余,外院B超診斷為肝癌入我院治療。既往無肝炎病史,無飲酒史,無遺傳病史,無高血壓糖尿病史。
體檢:神志清楚,正力體型,皮膚鞏膜無黃染;心肺聽診未見異常;腹軟,肝脾肋下未及,腹水征陰性,雙下肢無水腫。
入院后輔助檢查:甲胎蛋白正常,肝功能正常,血常規正常,便常規見膿球1~3個,HBV和HCV相關病原學檢查陰性。
CT檢


